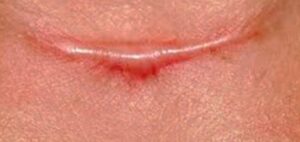
 El queloide de Alibert es una lesión cutánea benigna que se caracteriza por su crecimiento incontrolado y su capacidad para extenderse más allá de los límites de la herida original. Fue el médico francés Jean-Louis Alibert quien describió por primera vez este tipo de cicatriz en 1810, utilizando el término «queloide» que proviene del griego «chele», que significa pinza de cangrejo. Alibert lo clasificó como una afección de la piel que se presenta como una excrecencia firme y de borde irregular, rica en fibroblastos y fibras colágenas, que puede ser muy resistente al tratamiento. Es una hipertrofia del tejido cicatrizal, que algunas veces se observa en las amputacuiones, quemaduras, etc., formando tumores sésiles o pediculados.
El queloide de Alibert es una lesión cutánea benigna que se caracteriza por su crecimiento incontrolado y su capacidad para extenderse más allá de los límites de la herida original. Fue el médico francés Jean-Louis Alibert quien describió por primera vez este tipo de cicatriz en 1810, utilizando el término «queloide» que proviene del griego «chele», que significa pinza de cangrejo. Alibert lo clasificó como una afección de la piel que se presenta como una excrecencia firme y de borde irregular, rica en fibroblastos y fibras colágenas, que puede ser muy resistente al tratamiento. Es una hipertrofia del tejido cicatrizal, que algunas veces se observa en las amputacuiones, quemaduras, etc., formando tumores sésiles o pediculados.
Jean Louis Alibert (1768-1837) nació en el pequeño pueblo del suroeste francés de Villefranche de Rouergue, el 2 de mayo de 1768. Hijo de Pierre Alibert, consejero del «présidial de Villefranche», y de Claudine Alric.
Realizó los primeros estudios en las escuelas de los Padres de la doctrina cristiana; su vocación se inclinaba hacia el sacerdocio, pero en 1792 el movimiento revolucionario suprimió todas las órdenes y congregaciones religiosas. Lo mismo sucedió con las instituciones y corporaciones docentes, incluidas la Facultad de medicina y la Academia de cirugía.

Alibert decidió dedicarse a la enseñanza. Fue enviado a París en 1795 para ingresar en la Escuela normal que se abrió el 20 de enero de 1795, pero ésta se disolvió el 19 de mayo siguiente. Alibert frecuentaba las tertulias de Anne-Catherine de Ligniville, Madame Helvétius (1722-1800), por donde pasaron Buffon, Condillac, Diderot, Lavoisier, Cuvier, Condorcet, entre otros. Allí entró en contacto con Pierre J.G. Cabanis y con Pierre Roussel, ambos con mucha influencia política. Parece que le empujaron a estudiar medicina a la vez que le introdujeron en la filosofía de Condillac.
En 1796 ingresó en la nueva École de Santé, reformulación de la vieja facultad, en la que la revolución introdujo importantes cambios. Uno de ellos fue la unificación de la medicina y la cirugía. Otra fue la creación de hospitales especializados; por primera vez se dispuso de personal médico cualificado para dedicarse a determinadas disciplinas tanto en la asistencia, como en la enseñanza y la investigación. En este sentido el hospital en Francia se convertiría en la fortaleza principal de la docencia. Otra característica fue la inclusión de nuevas materias en el curriculum como la historia natural, la química, la física y la farmacia, ciencias básicas que Alibert denominó «ciencias accesorias de la medicina». Fue en este ambiente en el que se formó Alibert. En su etapa de estudiante fue uno de los fundadores y secretario general de la Societé médicale d’émulation, en cuyas memorias publicó varios trabajos.
En 1800 leyó su tesis Dissertation sur les fièvres pernicieuses ou ataxiques intermittentes. La preparó en el departamento que dirigía Philippe Pinel (1745-1826). Se considera a éste como el eslabón entre la medicina del periodo ilustrado y la escuela anatomoclínica. Fue la cabeza de los médicos que eran conscientes de estar inaugurando una nueva etapa de la medicina. Aunque habitualmente se le recuerda como uno de los iniciadores de la psiquiatría como especialidad, no menos interesantes fueron sus contribuciones como patólogo, clínico y terapeuta. En esta última rama, por ejemplo, Pinel se mostró contrario a la polifarmacia, puso de manifiesto el peligro de ciertas «medicaciones heroicas» y fue un escéptico convencido, pero sin inclinarse a favor o en contra del empirismo o racionalimso. Practicó la expectación terapéutica.
En 1801 el Hospital de San Luis, que en principio era una institución para pobres, se convirtió en un establecimiento para enfermos crónicos y de enfermedades contagiosas, especialmente las de la piel. Abundaban los enfermos de úlceras, escorbuto, escrófulas y lepra. Fue a partir del comienzo de siglo que la dermatología y la venereología pasaron a ser especialidades. Uno de los motivos que más influyó fue precisamente la creación de los hospitales especializados. El de Saint Louis tenía doscientos años de vida, pero fue en 1801 cuando sufrió el cambio radical. Alibert ingresó como médico adjunto ese mismo año, por sus méritos y quizás por la influencia de Cabanis y Michel Auguste Thouret (1748-1810). En 1807 llegó a ser jefe médico del mismo y creó una clínica especial para las enfermedades de la piel. Supo ver las posibilidades de la institución y desarrollarlas.
Llegó a decir: «He entrado en una profesión que está casi desierta, donde muy pocos hombres han penetrado antes que yo, donde todo es un problema a considerar con ahinco. Yo mismo me he trazado la senda que sigo. Que cada cual juzgue los numerosos obstáculos sobre los que tengo que triunfar». Saint Louis se convirtió pronto en el centro mundial de la dermatología. Aunque según algunos como Ackerknecht, señalan que fue un teórico mediocre, su disnamismo y capacidad docente fueron reconocidos por la gran cantidad de estudiantes y clínicos consagrados que acudían a sus clases.
Allí tuvo tiempo de estudiar con minuciosidad las enfermedades que afectaban a la piel, enseñar sobre ellas y publicar, por lo que se le ha considerado como «padre de la dermatología» en Francia. Su enseñanza clínica fue una de las más populares de París. Su fama como docente creció; era muy teatral. Acudía tanta gente a sus clases que se veía obligado a salir del anfiteatro para impartir sus lecciones en los jardines, bajo los árboles. Uno de sus estudiantes, Oliver Wendell Holmes, decía que el jovial anciano preguntaba cuando estaban en el patio del Hospital de Saint Louis: «Enfants de la méthode naturelle, êtes-vous tous ici?»
Una de sus obras más importantes fue Description des maladies de la peau observées à l’Hôpital Saint-Louis (1806-1814), que contienen espléndidos grabados a color. Invirtió muchos años en concluir la obra. La inclusión de imágenes fue fundamental. Llama la atención que éstas no sólo reflejan la lesión, sino el enfermo con su expresión y sus vestidos. En 1818 y en 1822 se publicaron dos ediciones sin las imágenes.
Alibert ofreció la primera descripción del pian, micosis que después denominó micosis fungoide. En 1810 escribió sobre la «quelloides» (queloides de Alibert). También describió la sifílide, la dermatosis y la dermatolisis.
En 1832 publicó su Monographie des dermatoses, que incluye una lista de sus discípulos, y en 1833 Clinique de l’Hôpital Saint Louis ou Traitement complet des Maladies de la Peau, también con láminas, que se tradujo al alemán y al italiano. Ilustró su clasificación con el diagrama de un árbol: el árbol de las dermatosis. El tronco era la piel, las ramas las enfermedades y los vástagos las clases. Había doce ramas que representaban doce grupos de enfermedades:
Dermatosis eccematosas: erythema, erysipelas, pemphigus, zoster, etc.
Dermatosis exantematosas: variola, vaccinia, varicella, roseola, rubeola, scarlatina, miliaria
Dermatosis tiñosas: achore, porrigne, favus, trichoma
Dermatosuis dartrosas: herpese, varus, melitagra, esthiomene
Dermatosis cancerosas: carcinoma, keloid
Dermatosis leprosas: leuce, spiloplaxis, elephantiasis, redesyge
Dermatosis verolosas: syphilis, mycosis
Dermatosis estrumosas: scrofula, malleus
Dermatosis escabiosas: scabies, prurigo
Dermatosis hematosas: peliosis, petechiae
Dermatosis discromatosas: pannus, achroma
Dermatosis heteromorfas: ichthyosis, tylosis, verruca, onychosis, dermatolysis, nevus, aphtae
Llevó la clasificación demasiado lejos. Creó nombres nuevos y contribuyó a aumentar la confusión. No había detalles descriptivos. Para él fue una gran decepción que su discípulo L.T. Biett (1781-1840), de origen suizo, sustituyera su clasificación por la de R. Willan. La escuela de Robert Willan (1757-1812) estuvo enfrentada en un principio a la de Alibert.
Fuente: Historia de la Medicina
 Es una radiografía de las mamas. Se utiliza para evaluar algunos síntomas de las mamas y para encontrar cáncer de mama en mujeres sin síntomas (llamado prueba de detección de cáncer de mama).
Es una radiografía de las mamas. Se utiliza para evaluar algunos síntomas de las mamas y para encontrar cáncer de mama en mujeres sin síntomas (llamado prueba de detección de cáncer de mama).